Sinonímia: erupção, mancha cutânea, lesão com vermelhidão e saliência da pele, exantema e rush.
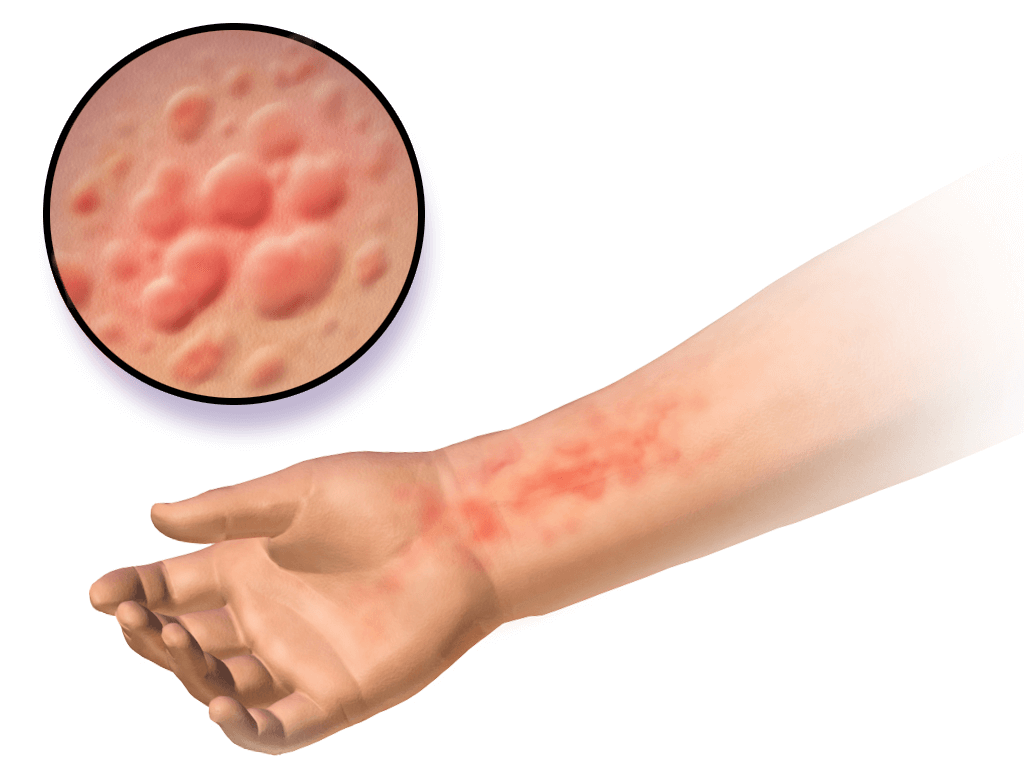
As urticárias clássicas (típicas) correspondem às lesões maculo-eritematosas, papulares de bordas irregulares e centro pálido, caracteristicamente muito pruriginosas e que deixam vergões ou estrias ao coçar. Estima-se que acometa cerca de 20% (15 a 25%) da população pediátrica, em alguma fase da vida (particularmente adolescentes).
Assumem formas e tamanhos variados e quando confluentes são referenciadas como urticárias gigantes. Nesses casos, geralmente há intensificação do eritema e do prurido e surge a sensação de queimação ou de muito calor local.
Na realidade, são descritos vários tipos morfológicos de lesões que se assemelham às da urticária clássica, textualizadas como lesões urticariformes, urticarianas ou como urticária(s) símile(s) ou “like”, inclusive até algumas que são pouco ou nada pruriginosas, a exemplo das pústulas com 1 a 2 mm de diâmetro e das pápulas puntiformes descritas à semelhança da cabeça de alfinetes, ambas geralmente envoltas (circundadas) por halos eritematosos de tamanhos variados e localizadas predominantemente nas dobras cutâneas, em especial na região cervical, que são as áreas mais vulneráveis (predispostas) à sudorese.
Um perfil que fez com que alguns autores acolhessem até as sudâminas- erupções vesiculosas consequentes da transpiração- uma ocorrência relativamente comum em lactentes nos primeiros meses de vida, com excesso de agasalho, como uma outra modalidade de lesão urticariforme (urticária símile ou “like”). No caso, reconhecidamente atribuída ao calor.
Essas lesões associadas à sudorese e indiretamente relacionadas com o calor, inclusive até com o estresse (emocional), como, nesses casos, parece haver um aumento de sensibilidade à acetilcolina, uma substância vasoativa, assim como a histamina, com potente ação sobre a permeabilidade e a vasodilatação capilar, responsável pelo surgimento das máculas e pápulas, elas são referenciadas como urticária colinérgica.
O eritema tóxico (urticária neonatal) é uma outra erupção de origem desconhecida, caracterizada por discretas áreas eritematosas de 5 a 10 mm de diâmetro com elevações esbranquiçadas ou amareladas, semelhante, pois, às urticárias, porém, com o centro tal como picada de inseto (pulgas). As lesões localizadas predominantemente no tronco e nas nádegas, surgem de repente, geralmente, nos primeiros dois dias de vida e como desaparecem espontaneamente por volta do nono dia, pressupõem-se que sejam um processo adaptativo da pele, que se instala nos moldes da icterícia ou da diarreia fisiológica dos recém-nascidos mais suscetíveis consequentes de uma deficiência transitória da enzima hepática glucuronil-transferase em conjugar a bilirrubina indireta na direta e da flora intestinal (microbiota) em ritmo de crescimento.
Ainda no que condiz às variantes, notabilizam-se as erupções referenciadas como eritema multiforme, uma designação não muito apropriada, haja vista que são lesões cutâneas que se apresentam com uma miscelânea (pluralidade) de formas, não limitadas à intensidade da vermelhidão do eritema e que cursam com sintomas de acometimento sistêmico, espelhando a gravidade dos quadros clínico-cutâneos e cujo paradigma é a Síndrome de Stevens-Johnson que se assemelha à Síndrome de Lyell, as quais fornecem um aspecto de grande queimado e daí o enfoque especial ao eritema, seguida pela Síndrome da pele escaldada, cuja variante menor é a escarlatina estafilocócica.
O eritema multiforme é mais frequente em crianças de pouca idade e está associado a uma doença viral ou como uma manifestação de hipersensibilidade medicamentosa, na maioria dos casos atribuída aos barbitúricos (fenobarbital).
Citam-se ainda como variantes de igual relevância as vasculites da Doença de Kawasaki e da Púrpura Anafilactóide de Schonlein-Henoch, ambas de etiologia ignorada (idiopática) e que se manifestam com sintomas variáveis de comprometimento sistêmico e um prognóstico preocupante no que condiz aos riscos de complicações e sequelas.
O Lupus Eritematoso Disseminado Severo (doença inflamatória multissistêmica), também de etiologia desconhecida, não deixa de ser outro exemplo, lembrado por alguns autores em determinados casos.
A Doença de Kawasaki, por sua vez, é tida como uma panvasculite, acompanhada de um rush polimorfo com características que lembram o exantema escarlatiniforme (estreptocócico), inclusive devido à descamação palmo-plantar e pela língua com aspecto de framboesa, além da rachadura nos lábios e hiperemia da orofaringe e conjuntival (eritema de mucosas).
Entre as manifestações agudas desse processo inflamatório, incluem-se as da artrite (artralgia), da uretrite e, sobretudo, as da miocardite e daí a realização do ecocardiograma e a administração de ácido acetilsalicílico (AAS) e da gamaglobulina endovenosa o mais precoce possível.
Ideal: antes do término da febre que costuma ser alta, persistente por mais de sete dias e sem qualquer outro sintoma expresso de forma muito evidente.
Interessante que em 80% dos casos, a Doença de Kawasaki era assinalada em crianças asiáticas abaixo dos 5 anos, principalmente do sexo masculino e com a síndrome inflamatória multissistêmica da Covid-19, algumas crianças exibiram quadros clínicos semelhantes, no entanto, sem que houvesse uma prevalência da faixa etária, sexo e nacionalidade, o que fortalece a suspeita da etiologia viral e deixa entrever que os vírus, pelo menos a maioria, não seguem regras.
Quanto a Púrpura de Schonlein-Henoch (anafilactóide), trata-se, também, de uma inflamação dos pequenos vasos (vasculite periférica) que se apresenta com alterações cutâneas evidentes, no entanto, o comprometimento visceral que pode ser comprometedor, geralmente, não se faz perceptível numa fase incipiente aguda.
O mecanismo parece ser imunológico (ser consequente à uma reação de hipersensibilidade), contudo, persistem as dúvidas em estabelecer a relação da causa-efeito e, mais uma vez, trava-se uma disputa entre a etiologia viral e a chancela da idiopatia.
As erupções, na agudização, podem ser eritemato-papulosas e esmaecem à pressão e, embora não ou pouco pruriginosas, são ”ipsis litteris” às lesões urticariformes e, geralmente, somente transcorridos poucos dias é que assumem o caráter purpúrico típico com as petéquias e equimoses envolvendo particularmente as nádegas e pernas, de maneira que, nessa fase premonitória da doença, a suspeita deve aflorar em crianças principalmente do sexo masculino e faixa etária dos 2 aos 8 anos, com bom estado geral exibindo dor abdominal e/ou dor articular e, particularmente, hemorragia digestiva (hematêmese, melena ou sangue oculto nas fezes), estando as plaquetas em níveis normais, o que as diferencia da púrpura trombocitopênica idiopática (PTI) e exame do sedimento urinário alterado, sinalizando a existência de nefrite subclínica.
Somente em determinados casos é que as lesões purpúricas, especialmente as equimoses, se intensificam e disseminam-se pela face, membros superiores e tronco, quando, então, o eritema adquire o status de multiforme e somam-se os riscos de reações anafilactóides à exemplo do edema angioneurótico (de couro cabeludo, pálpebras, lábios, dorso das mãos, dos pés e do períneo) e de outras manifestações de comprometimento renal, em que a glomerulonefrite crônica é considerada a complicação mais temível das púrpuras anafilactóides, relevando-se ainda, apesar de mais raras, as manifestações neurológicas com suas sequelas (hemiplegia, tetra ou paraplegia).
De maneira que é importante, para descartar a possibilidade de nefrite subclínica, solicitar o exame do sedimento urinário frente a simples suspeita diagnóstica e repetir com 7 e 15 dias e mesmo que não se constate os achados de nefrite (hematúria, leucocitúria, proteinúria e cilindrúria) e a criança estando assintomática, convém repetir o exame após 2 meses.
Essas doenças, entre outras, são descritas com uma narrativa fisiopatológica não bem definida, mas que objetiva fundamentalmente, dentro de uma razoabilidade, se esquivar da idiopatia e estabelecer uma relação causal, quando, então, até COMO SUBTERFÚGIO, são arrolados os agentes físicos (calor e frio), fatores emocionais (estresse), bactérias, fungos, parasitas e como não poderia deixar de ser: “os vírus” que, afinal, sempre levam a fama.
Os agentes físicos e o stress, sem dúvidas, podem ser inscritos como agravantes, secundários à uma doença de base, pois é improvável que sejam de importância primária, a não ser, talvez, em determinados casos de urticária colinérgica (urticária “like”) e mesmo com relação às bactérias, aos fungos, aos parasitas, inclusive no tocante aos vírus, eles têm a majestade, mas não a coroa. Fazem-nos, às vezes, de galinha cantando de galo.
Já as urticárias clássicas (típicas), oferecem menos dúvidas na correlação da causa, contudo, tais fatores não deixam de vir à baila nos casos que evoluem com refratariedade ou pouca responsividade às medicações convencionais de resgate e nas recorrências frequentes e próximas que sucedem a descontinuidade dos tratamentos com os anti-histamínicos.
Na realidade: conjectura-se menos, porém, frequentemente também pouco se conclui, pois apesar de certas evidências clínicas expressas em publicações polêmicas da Wikipedia e mesmo nas que contam com o crivo de determinadas sociedades menos oficiosas (Guidelines, Highligts), faltam elementos científicos de sustentação protocolar à criativa em associar a etiologia desses processos, ao frio, ao calor e ao stress, tampouco no incriminar bactérias e mesmo os vírus e muito menos os parasitas e fungos, uma vez que não é o que se observa na prática médica do dia a dia, particularmente no atendimento da população infantil de baixa idade.
No entanto, ressalvas sejam devidas às crianças na idade de concepção ao enfrentarem problemas de maior gravidade, particularmente quando não há como reparar o dano, em se tratando, por exemplo, da perda de um ente muito querido e, mesmo assim, é mais provável que a urticária seja secundária à uma doença de base sistêmica, ainda não necessariamente manifesta, particularmente se houver antecedentes de atopia em familiares próximos.
Circunstâncias que requerem sobretudo um aporte psicológico e os anti-histamínicos assumem um papel coadjuvante, como paliativos no tratamento que poderá se arrastar por um tempo prolongado e, consequentemente, necessitará que se pesem os riscos das reações indesejáveis dos antialérgicos, especialmente quando utilizados em doses maciças ou associados a corticosteroides sistêmicos.
Curioso ainda que, na população infantil, as urticárias clássicas correspondem a uma reação mais tardia, geralmente não surgem de imediato ao feito, consequentemente os riscos de complicações mais sérias à nível sistêmico não são tão relevantes, salvo as de grande dimensão -confluentes- referenciadas como “urticárias gigantes”.
São especialmente esses casos de urticárias gigantes, “quando disseminadas”, que pesam os maiores riscos de complicações sistêmicas mais graves, revés que fez até com que alguns autores às considerassem como uma das reações anafilactóides, também referenciadas como falsa-anafilática ou pré-anafilática, que clamam por atenção especial.
Essas reações de cunho mais grave têm como paradigma o angioedema que corresponde ao edema do subcutâneo (edema das partes mais profundas), principalmente da região labial e palpebral e cuja presença faz com que não se titubeie muito em indicar a hospitalização diante dos riscos eminentes do edema atingir a glote (abertura da laringe) e a epiglote (que fecha a glote durante a deglutição), causando dificuldade respiratória (dispneia) por obstrução “aguda” das vias aéreas superiores, sinalizada com um estridor ou rouquidão, obrigando a realização emergencial da intubação ou da traqueostomia.
Indubitavelmente, é importante salientar que as urticárias gigantes “quando disseminadas”, elas prenunciam o surgimento do angioedema, entretanto, há de se considerar que o angioedema ou o edema de glote, embora raros, podem surgir inesperadamente, sem nenhum sinal de alerta, assim como as demais reações consideradas pré-anafiláticas ou anafilactóides, tanto as relacionadas com o comprometimento das vias aéreas inferiores (broncoespasmo severo), quanto as conectadas com o sistema cardiovascular, no qual o colapso circulatório (choque anafilático) se faz evidenciar através de um cortejo sintomático variável que inclui: sudorese, pele fria e pálida, cianose labial e de extremidades (ungueal), pulso fino e rápido (taquicardia), hipotensão e/ou bulhas abafadas.
Contudo, não deixa de ser intrigante, as reações alérgicas serem bem mais frequentes na infância, contrastando com a anafilaxia em ser estatisticamente rara, todavia, mais comum nos adultos e predominar, por motivos obscuros, no sexo feminino.
No que concerne à resposta do organismo, o ser humano produz anticorpos específicos com a introdução de um determinado antígeno, à exemplo, inclusive, dos imunizantes (vacinas) e daí as reações exibidas de acordo com a sensibilidade individual, subentenda-se em conformidade com a biogenética e com o estado de comprometimento imunológico de cada qual, quer devido a doenças – comorbidades – como em consequência de tratamentos imunossupressores.
É sabido que um alérgeno pode desencadear uma reação por mecanismo imunológico mediado ou não pela imunoglobulina do tipo E (IgE) e a reação alérgica, segundo alguns descritos, pode ser também precipitada por mecanismo não imunológico de complexo entendimento fisiopatológico.
Contudo, independentemente da natureza do mecanismo de ação, os complexos antígeno-anticorpos promovem a liberação pelos mastócitos (leucócitos basófilos) de histamina e de outros mediadores químicos vasoativos à exemplo dos leucotrienos e das prostaglandinas, que causam dilatação e aumento da permeabilidade capilar e consequentemente o surgimento do eritema e das pápulas, inclusive sintomas anafilactóides nos pacientes com maior suscetibilidade (hipersensibilidade aguçada).
De maneira geral, as reações mais severas estão associadas às picadas de insetos (estrófulo), com medicamentos derivados da penicilina e alimentos de natureza geralmente proteica e tendem a ocorrer geralmente não na primeira vez da veiculação/da exposição ao antígeno, mas nas vezes subsequentes, frequentemente após a segunda ou terceira reintrodução do mesmo antígeno ou de substâncias similares que podem ocasionar as chamadas reações cruzadas.
Interessante que as reações anafilactóides são descritas como sendo mais frequentes e intensas quando o antígeno é injetado, o que deixa implícito a interferência do suco gástrico na absorção e na biodisponibilidade das medicações enterais, indo na contramão das alergias alimentares.
Assim, as crianças ou os adultos com predisposição anafilática desenvolvem anticorpos contra a penicilina, por exemplo, após a primeira aplicação e na administração subsequente, então, quando já sensibilizados (com complexos antígeno-anticorpos formados), podem, então, se deparar com uma reação sistêmica grave (explosiva) imediata e daí a contraindicação formal do teste alérgico subcutâneo antecedendo a primeira aplicação, conforme era praxe de antigamente.
Em determinados casos, vem à lembrança: o paciente ter exibido um leve desconforto, alguma reação bem sútil que somente despertou atenção após o ocorrido.
Interessante ainda que nas alergias mais graves, como as reações geralmente surgem de segundos até duas horas após a criança ou o adulto ter sido sensibilizado pela primeira ou segunda vez, não pairam muitas dúvidas em identificar o alergênico, no entanto, causa estranheza que nem sempre é possível a comprovação laboratorial, ou seja, detectar o agente responsável através dos exames destinados ao seu rastreamento (Rast, Immunocap, Prick test), o que corresponde aos resultados falso-negativos e caracteriza as reações alérgicas não mediadas pela imunoglobulina do tipo E (IgE) específico.
Nos processos alérgicos, espera-se que ocorra um aumento das imunoglobulinas das frações E e M (IgE total e IgM), uma deficiência da IgA e um valor da IgG oscilante, entretanto, a ausência dessa aritmética (parâmetros) não é excludente da atopia.
Já a concepção de falso-positivo é equivocada, pois o fato de um determinado alergênico ter sido detectado casualmente, sem que esteja envolvido com a manifestação clínica exibida no momento, não o isenta de causar alguma reação no futuro e não há como prever o tipo tampouco a gravidade da manifestação, mesmo em se considerando a não predisposição anafilática e a instalação tardia desses casos.
Os camarões que não fazem parte dos alimentos triviais das refeições e não se adicionam ao cardápio das crianças em tenra idade, mesmo no das orientais, são o exemplo de alergia alimentar que melhor retrata essa situação.
Pessoas com exames de alergia aos crustáceos (caranguejos, camarões, lagostas), no entanto, como os consumiram em várias ocasiões sem exibir qualquer desconforto “aparente”, não se abstêm do seu consumo. Consideram um resultado falso-positivo ou como já os consumiram sem problemas, estimam ser pouco provável que sofram alguma reação de maior gravidade, porém…água mole em pedra dura, tanto bate até que fura e em se tratando dos camarões, todo cuidado é pouco.
Na realidade, como nas alergias graves os sintomas surgem praticamente de imediato, não pairam muitas dúvidas quanto a etiologia, mesmo que seja uma reação não mediada por IgE, ou seja: mesmo que não se comprove laboratorialmente, ao passo que na grande maioria dos outros casos, as manifestações frequentemente, quando não são sutis, surgem mais tardiamente, em geral, entre 10 a 14 dias e as recidivas tendem a ser mais espaçadas ou até cursarem desapercebidas, de maneira que nem sempre é possível estabelecer a associação clínica com o agente determinante do quadro alérgico.
Em síntese: nos casos gritantes ou quando as recorrências são frequentes e próximas, independentemente de a alergia estar associada a manifestações cutâneas (dermatite atópica) ou relacionada com o comprometimento gastrointestinal (vômitos, náuseas, cólica, distensão abdominal, flatulência e/ou diarreia ou com a presença de sangue nas fezes- hematoquezia) ou vinculada a sintomas respiratórios (tosse, chiado no peito, desconforto respiratório), não há muito a polemizar quanto a causa mais provável, com as proteínas do leite de vaca elencando o protagonismo do ranking alergênico, em atenção à cronologia na introdução dos alimentos nos primeiros meses de vida, seguida pelo ovo de galinha, particularmente a clara e pelos peixes.
Contudo, na infância, especialmente nos lactentes e pré-escolares mais jovens, a impressão das urticárias clássicas não serem raras, pode ser devido não somente à pluralidade de apresentações similares, mas, inclusive, à falhas na elucidação diagnóstica em diferenciá-las das manifestações cutâneas bacterianas, como as causadas pelos estreptococos (Streptococcus pyogenes) e particularmente dos exantemas das viroses próprias da infância, a exemplo da roséola infantum (exantema súbito), as quais, até como um diferencial diagnóstico importante, geralmente se fazem prenunciar ou acompanhar de febre e não são pruriginosas.
Isso, quando o exantema viral não é confundido com alergia ao antibiótico indicado desnecessariamente. Uma conduta que culminou em três erros: dois em termos diagnósticos e um terapêutico.
Enganos em atribuir a etiologia viral à bacteriana, indicar desnecessariamente um antibiótico e considerar o exantema da virose como sendo alergia medicamentosa.
Portanto, com as devidas ressalvas, os episódios de urticárias na infância tendem a ser leves e evoluir com períodos de remissão entre 3 e 15 dias.
Entretanto, em determinados caso, principalmente quando não se identifica o agente causal, a reação pode se arrastar por mais tempo ou ter uma evolução com melhoras e recorrências tão logo o tratamento com o anti-histamínico seja descontinuado/suspenso e daí a classificação convencionada, sem implicações práticas relevantes, em 6 semanas (cerca de dois meses) para as urticárias agudas e crônicas para as que persistem por mais tempo.
Atualmente, como o efeito sedativo dos anti-histamínicos de primeira geração (Benadril, Fenergan), desenvolvidos nas décadas de 1940 e 1950, pode afetar as funções cognitivas, eles estão sendo desaconselhados, não necessariamente proscritos, por certas diretrizes.
A tendência é de cederem lugar nos receituários aos anti-histamínicos de segunda geração, os mais recentes lançados em 2010, cujos estudos farmacocinéticos assinalam serem de pouca interação com outras medicações, dotados de comodismo posológico: dose diária padrão para adultos e crianças dos 2-11 anos, sem a necessidade de ajustes inclusive em hepatopatias, nefropatias ou em idosos e de causarem pouca sonolência.
Já nas reações anafilactóides, recomenda-se iniciar de imediato o tratamento com a hidrocortisona na dose de 25-50 mg/Kg/dia, via endovenosa a cada 6 horas e, assim que estabilizar o quadro, transacionar para a prednisona ou metilprednisolona oral: 2 a 4mg/Kg/dia, fracionada em até 4 doses diárias e reduzir gradualmente até a sua descontinuidade após 10-14 dias de tratamento.
CONJECTURANDO SOBRE ACHISMOS NO TOCANTE À ETIOLOGIA DA ATOPIA NA INFÂNCIA
Valendo- nos de a força de repetição, pois então, no tópico da etiologia das manifestações alérgicas mais leves e que se apresentam com recorrências frequentes e próximas à suspensão dos anti-histamínicos ou com melhora relativa, a hipótese mais atraente recai sobre os alimentos, haja vista que os inalantes (poeira, ácaros: Dermatophagoides pteronissinus e farinae e a Blomia tropicalis, os fungos, as gramíneas e os pelos de animais) raramente, mais uma vez, para não radicalizar, causam urticária e os medicamentos são de identificação mais objetiva.
Quanto a reação cutânea medicamentosa, ela, via de regra, surge após alguns dias, geralmente entre 5 a 7 dias, de instituído o tratamento por via oral e merece atenção no sentido de o rush cutâneo ser devido à etiologia viral ou mesmo bacteriana e ser confundido como alergia medicamentosa, impedindo as prescrições DA MEDICAÇÃO FALSAMENTE INCRIMINADA em processos subsequentes, o que pode comprometer a abordagem e o êxito terapêutico.
Nas manifestações atípicas, principalmente nas que se apresentam com uma miscelânea de lesões cutâneas, emerge, então, a possibilidade duvidosa da etiologia fúngica, parasitária, vacinal e até de estarem vinculadas a fatores físicos como o frio, calor, luz solar e até com o emocional que sem dúvidas pesa, no entanto, MUITO PROVAVELMENTE, “como fator aditivo (agravante) à patologia de base”.
Aliás, como quase tudo na medicina é possível, vale conjecturar sobre os achismos e, no final, os vírus sempre acabam levando a fama.
O que se admite sem polêmica, é o potencial alergênico da proteína de alguns alimentos, como a do leite de mamíferos (búfala, cabra, ovelha, camela ou de “vaca” – o leite de cabra é o único desprovido de lactose), a do ovo, dos peixes e a proteína do glúten especialmente do trigo (gliadina), que são os mais vezes envolvidos, obviamente que devido à cronologia na introdução dos alimentos no cardápio dos pequenos gourmets.
Vale destacar que a intolerância à lactose, que é o principal açúcar (dissacarídeo) do leite de mamíferos, pode causar sintomas gastrintestinais (flatulência, distensão abdominal, cólica, diarreia), mas não causa sintomas respiratórios, nem manifestação cutânea, o que a diferencia da alergia às proteínas.
No tocante aos medicamentos, também, por serem os mais utilizados, o protagonismo é atribuído às penicilinas, às sulfas (sulfametoxazol/trimetopima) que nos anos atuais vêm perdendo a majestade dos receituários e, entre os analgésicos e antitérmicos, merecem atenção especial os derivados do ácido acetilsalicílico, seguido pelos anti-inflamatórios não esteroides.
Em condições especiais (nos eritemas multiformes): são os benzodiazepínicos (fenobarbital) que descortinam o cenário.
Quanto às infecções virais, citam-se como eventuais causadores de urticárias agudas que evoluem com período de remissão entre 5 e 15 dias, baseados em dados literários descritos sem detalhes e relatos de casos de urticária associada a infecções virais de vias aéreas superiores (IVAS): os “adenovírus” do resfriado comum, os cinco tipos dos “rotavírus” causadores de diarreia, os quatro tipos de “vírus sincicial respiratório”: principais agentes das bronquiolites (bebê chiador) e que frequentemente se associam em confecções com outros vírus respiratórios inseridos em painel de pesquisa protocolar, entre os quais, os “coronavírus”, inclusive as variantes recentes responsáveis pela Sars-Cov-2 (Covid-19) e com relação aos elencados com menor frequência, ganham os holofotes: os vírus Epstein Barr da mononucleose (doença do beijo), Herpes simples, citomegalovírus, parvovírus e até os vírus da hepatite A, B e C, principalmente nos adultos.
Uma outra observação digna denota diz respeito ao Mycoplasma pneumoniae, agente infeccioso que os microbiologistas ainda não definiram em ser um tipo de vírus ou uma bactéria e, ao que tudo indica, parece ser uma forma intermediária de vírus e bactéria, pelo menos tem o tamanho dos myxovírus (os paramyxovírus são os causadores do sarampo e da parotidite), considerados os menores microrganismos vivos e a literatura norte-americana (de Nelson) assinala que alguns pacientes com pneumonia atípica primária, atribuída ao Mycoplasma pneumoniae, apresentam uma erupção maculopapular ou urticariforme, mas que em geral desaparece espontaneamente dentro de 48 horas, portanto, sem relação com as agudizações da maioria das urticárias clássicas e muito menos com as de evolução mais arrastada ou das que evoluem com recorrências frequente e próximas, deixando entrever uma cronicidade ao processo
Cabe ainda um adendo no tocante ao rush cutâneo das doenças exantemática próprias da infância, que se distingue das lesões urticariformes e ratifica o diagnóstico de certas viroses como a do sarampo e afins (caracterizado pelo exantema morbiliforme- lesões maculo-papulares separadas (envoltas) por pele sã, não circundadas/ delimitadas por pele sadia), da rubéola e da roséola (exantema rubeoliforme, em que as lesões são confluentes), da escarlatina estreptocócica (eritema puntiforme que fornece à pele textura de lixa e empalidece à compressão, com desvanecimento característico em descamação laminar) e de outros exantemas sem particularidades, como o da mononucleose e de outra viroses menos comuns, que não deixam de ter características morfológicas diminutas das lesões urticariformes, porém, não pruriginosas.
Outro enfoque de destaque cabe à varicela e a varíola que se apresentam com exantema macular de distribuição centrípeta e centrífuga, que evolui rapidamente com a formação de pápulas, agregadas a vesículas, pústulas e finalmente a transformação simultânea de crostas em todas as lesões, portanto não deixam de agrupar os eritemas multiformes, porém, são as únicas realmente consagradas como sendo de etiologia viral.
A recrudescência da varíola (dos macacos), em meados de 2022, transcorridos aproximadamente 30 anos de quiescência, um período prolongado que fez com que a doença, embora sob vigilância epidemiológica, fosse considerada erradicada e com que a vacina não mais integrasse o calendário brasileiro oficial de imunização, veio demonstrar que os vírus podem dar uma trégua em função da vacinação, que indubitavelmente não deve ser negligenciada, mas não somem
Os vírus podem, sim, dar um até logo, não necessariamente um até breve, mas não um adeus, pois outras variantes irão advir nos moldes da influenza com a gripe e do coronavírus com a Sars-Cov-2 (Covid-19).
Já com relação às bactérias, as narrativas alardeiam os Streptococcus pyogenes (bactéria responsável pelas infecções de vias aéreas superiores, como as amigdalites, faringites…), os Staphylococcus spp (principais agentes de infecções ósseas (osteomielite), pneumonias que cursam com intenso comprometimento pulmonar e por alguns quadros de celulite), Mycoplasma pneumoniae (agente importante de pneumonia à partir da idade escolar), Helicobacter pylori (cujo encontro depende do exame anatomopatológico de biópsia da mucosa de antro gástrico, realizada através da endoscopia digestiva alta), a Yersínia enterocolítica (cujo isolamento depende da coprocultura em meio específico, solicitada nos casos de gastrenterite aguda, que cursam com sintomas que simulam inflamação do apêndice de localização retro cecal) e, finalmente, o Mycobacterium leprae.
Na realidade, são citações sujeitas a críticas e até difíceis de se admitir devido algumas dessas infecções serem extremamente raras ou de abordagem diagnóstica que impõem procedimentos nem sempre exequíveis de se levar à termo na população infantil e principalmente por não ser o que se observa na prática médica de muitos profissionais conceituados.
Quanto às parasitoses, devido a adoção de hábitos alimentares mais saudáveis e dos vermífugos polivalentes administrados rotineiramente, elas já não têm a notoriedade de outrora, mas, em virtude de as condições sanitárias de muitas regiões beirarem à insalubridade, ainda se fazem presentes, contudo, sem que estejam associadas com o surgimento de lesões urticariformes, salvo, talvez, em pacientes portadores de alguma doença alérgica de base.
Com o respectivo senão, dá-se enfoque à Tricuríase (Tricocephalus trichiurus), a Giardíase (Giardia lamblia), Amebíase (Entamoeba histoytica), Himenolepíase (Hymenolepis nana) e com relação às parasitoses que com cursam com eosinofilia, deixando tácito um componente alérgico, há menções à Oxiuríase (eosinofilia “discreta”), Ascaridíase e Teníase (eosinofilia “moderada”), Estrongiloidíase e Ancilostomíase (eosinofilia “acentuada”).
Na ancilostomíase (Necator americanos e Ancylostoma duodenale), pode ocorrer dermatite pruriginosa devido a penetração na pele por larvas infestantes e geofagia (hábito de comer terra), porém, urticária?
Essas doenças, entre outras, são descritas com uma narrativa fisiopatológica não bem definida, mas que objetiva, principalmente nos casos que evoluem com refratariedade ou pouca responsividade às medicações convencionais de resgate, assim como nas recorrências frequentes e próximas que sucedem a descontinuidade das administrações com os anti-histamínicos, se esquivar da idiopatia e estabelecer uma relação com razoável aceitabilidade com um mais provável agente precipitante, quando então, até para justificar as evoluções contrárias às perspectivas evolutivas, COMO SUBTERFÚGIO, são arrolados os agentes físicos (calor e frio), fatores emocionais (estresse), bactérias, fungos, parasitas e como não poderia deixar de ser: “os vírus” que , afinal, sempre levam a fama.
Já as urticárias clássicas oferecem menos dúvidas na correlação da causa.
Na realidade: conjectura-se menos, porém, frequentemente também pouco se conclui, pois apesar de certas evidências clínicas expressas em publicações polêmicas da Wikipedia e mesmo nas que contam com o crivo oficial de determinadas sociedades, faltam elementos científicos de sustentação à criativa em associar a etiologia desses processos, ao frio, ao calor e ao stress, tampouco no incriminar bactérias e mesmo os vírus e muito menos os parasitas e fungos, uma vez que não é o que se observa na prática médica do dia a dia de muitos profissionais, no atendimento da população infantil, particularmente, na de baixa idade.
No entanto, ressalvas sejam feitas, em alguns poucos casos, ao se enfrentar sérios problemas familiares, como a separação dos cônjuges e pior ainda quando não há como reparar o dano, em se tratando da perda de um ente querido. Circunstâncias que requerem sobretudo um aporte psicológico e os anti-histamínicos assumem um papel coadjuvante, como paliativos no tratamento que poderá se arrastar por um tempo prolongado e, portanto, necessitará que se pesem os riscos de efeitos indesejáveis, particularmente quando utilizados em doses maciças e principalmente quando administrados associados a corticosteroides sistêmicos.
Em consideração às URTICÁRIAS TÍPICAS (CLÁSSICAS), elas se apresentam como lesões maculo-eritematosas, papulares de bordas irregulares e centro pálido, intensamente pruriginosas e que deixam vergões ao coçar.
Assumem formas e tamanhos variados, sendo as de grande dimensão (confluentes) referenciadas como “urticárias gigantes”, quando comumente há intensificação do eritema e do prurido e surge a sensação de queimação ou de muito calor local.
São especialmente esses casos que por cursarem com riscos de complicações mais sérias à nível sistêmico, fizeram com que alguns autores considerassem as urticárias gigantes- quando disseminadas- como uma das reações anafilactóides, também referenciadas como falsa-anafilática ou pré-anafilática, que clamam por atenção especial.
Essas reações de cunho mais grave, independentemente da adjetivação, têm como paradigma o angioedema que corresponde ao edema subcutâneo (edema das partes mais profundas), principalmente da região labial e palpebral, entidade não tão rara e bem mais preocupante, cuja presença faz com que não se titubeie muito em indicar a hospitalização diante dos riscos eminentes do edema atingir a glote (abertura da laringe) e a epiglote (que fecha a glote durante a deglutição), causando dificuldade respiratória por obstrução “aguda” das vias aéreas superiores e obriga a realização emergencial da traqueostomia.
Indubitavelmente, é importante salientar que as urticárias gigantes “quando disseminadas”, elas prenunciam o surgimento do angioedema, entretanto, na maioria das vezes, o angioedema assim como as demais reações consideradas pré-anafiláticas ou anafilactóides, como as relacionadas com o comprometimento das vias aéreas inferiores (broncoespasmo severo) e até mesmo as conectadas com o sistema cardiovascular, no qual o colapso circulatório – choque anafilático – se faz evidenciar através de um cortejo sintomático variável que inclui: sudorese, pele fria e pálida, cianose labial e de extremidades (ungueal), pulso fino e rápido (taquicardia), hipotensão e/ou bulhas abafadas, podem surgir inesperadamente, sem nenhum sinal de alerta.
Contudo, no cenário atual, é curioso que as reações alérgicas sejam bem mais frequentes na infância, em contraste com o choque anafilático, no qual muitas estatísticas assinalam ser extremamente raro, enquanto nos adultos, paradoxalmente, as alergias são menos frequentes e o choque anafilático, embora também seja raro, é mais comum e, por motivos obscuros, predomina no sexo feminino.
No que concerne à resposta do organismo: o ser humano produz anticorpos específicos com a introdução de um determinado antígeno, à exemplo, inclusive, dos imunizantes (vacinas) e daí as reações exibidas de acordo com a sensibilidade, subentenda-se da biogenética e do estado de comprometimento imunológico de cada qual, quer devido a doenças (comorbidades) como em consequência de tratamentos imunossupressores.
De maneira geral, principalmente nos alérgicos com predisposição anafilática, as reações mais severas estão associadas com a picada de insetos, medicamentos derivados da penicilina e alimentos geralmente de natureza proteica e tendem a ocorrer não na primeira vez da veiculação do antígeno, mas nas vezes subsequentes, frequentemente após a segunda ou terceira introdução do mesmo antígeno ou de substâncias similares que ocasionam as chamadas reações cruzadas.
Nesses casos, a reintrodução do antígeno (substância de natureza geralmente proteica que introduzida no organismo provoca a formação de anticorpos específicos) pode resultar em uma reação explosiva antígeno-anticorpo, com liberação maciça de histamina e de outros mediadores químicos (prostaglandinas e leucotrienos), cuja ação sobre os receptores tissulares deflagra os sintomas anafiláticos.
As reações anafilactóides são particularmente mais explosivas quando o antígeno é injetado.
Um indivíduo com predisposição anafilática, desenvolve anticorpos contra a penicilina, por exemplo, após a primo aplicação e na administração subsequente, a pessoa já sensibilizada (com anticorpos formados) pode sofrer uma reação sistêmica grave imediata e daí a contraindicação formal do teste alérgico subcutâneo antecedendo a primeira aplicação.
Estudos analíticos assinalam que a incidência de anafilaxia induzida por fármacos seria menor se os medicamentos fossem administrados por via oral (enteral).
Interessante que nas alergias mais graves, como as reações surgem de segundos até duas horas após a criança ou o adulto terem sido sensibilizados pela primeira ou segunda vez, não pairam muitas dúvidas em identificar o alergênico, no entanto, causa estranheza que nem sempre é possível a comprovação laboratorial, ou seja, detectar o agente responsável através dos exames destinados ao seu rastreamento (Rast, Immunocap, Prick test), o que corresponde aos resultados falso-negativos e caracteriza as reações alérgicas não mediadas pela imunoglobulina do tipo (fração) E específica (IgE), não tendo conotação necessariamente com o valor da IgE total, que pode se encontrar acima ou mesmo dentro da normalidade.
Já a concepção de falso-positivo é equivocada, pois o fato de um determinado alergênico ter sido detectado casualmente, sem que esteja envolvido com a manifestação clínica exibida no momento, não o isenta de causar alguma reação no futuro e não há como prever o tipo nem a gravidade da manifestação, mesmo em se considerando a não predisposição anafilática nesses eventos.
Os camarões são o exemplo mais comum desse feito. Pessoas com exames de alergia aos crustáceos (caranguejos, camarões, lagostas), porém, como os consumiram em várias ocasiões sem exibir qualquer desconforto “aparente”, não se abstêm do seu consumo, até que um dia…água mole em pedra dura tanto bate até que fura e em se tratando dos camarões todo cuidado é pouco.
Na realidade, como nas alergias graves os sintomas surgem praticamente de imediato, não pairam muitas dúvidas quanto à suspeita etiológica, mesmo que não se comprove laboratorialmente, pois existem forte indícios na incriminação do agente suspeito, inclusive por estar debutando no cenário alérgico, ao passo que nos outros casos, a grande maioria, as manifestações frequentemente são sutis e surgem mais tardiamente, em geral, entre 10 a 14 dias e as recidivas tendem a ser mais espaçadas ou até cursar desapercebidas, de maneira que nem sempre é possível estabelecer a associação clínica com o agente determinante do quadro alérgico, mesmo que seja uma reação mediada por IgE.
Em suma: nos casos gritantes ou quando as recorrências são frequentes e próximas, tanto no que envolve os sintomas gastrintestinais (vômitos, náuseas, cólica, distensão abdominal, flatulência e/ou diarreia ou a presença de sangue nas fezes- hematoquezia), como os sintomas relacionados ao comprometimento do trato respiratório (tosse, chiado no peito, desconforto respiratório) e/ou nas manifestações cutâneas (dermatite atópica), não há muito a polemizar quanto a etiologia diagnóstica, com as proteínas do leite de vaca elencando o protagonismo do ranking alergênico nos primeiros meses de vida, seguida pelo ovo de galinha, particularmente a clara, e pelos peixes, de acordo com a cronologia na introdução dos alimentos.
Contudo, as urticárias clássicas são, para não radicalizar, extremamente raras e os rush cutâneos, frequentemente, confundidos com as viroses ou vice-versa.
Afora o adendo, os episódios de urticárias na infância tendem a ser leves e evoluir com períodos de remissão entre 3 e 15 dias. Entretanto, em determinados caso, principalmente quando não se identifica o agente, o processo pode se arrastar por mais tempo ou ter uma evolução com melhoras e recidivas tão logo o tratamento com o anti-histamínico seja descontinuado/suspenso e daí a classificação convencionada, sem implicações práticas relevantes, em 6 semanas (cerca de dois meses) para as urticárias agudas e crônicas para as que persistem por mais tempo.
Curioso que as urticárias crônicas, assim como o choque anafilático, por motivos ainda não esclarecidos, são mais frequentes em adultos do sexo feminino.
Atualmente, como o efeito sedativo dos anti-histamínicos de primeira geração (Benadril, Fenergan) pode afetar as funções cognitivas, eles estão sendo preteridos, não necessariamente proscritos, por certas diretrizes e nas reações anafilactóides, recomenda-se iniciar de imediato o tratamento com a hidrocortisona na dose de 25-50 mg/Kg/dia, via endovenosa a cada 6 horas e, assim que estabilizar o quadro, transacionar para a prednisona ou metilprednisolona oral: 2 a 4mg/Kg/dia, fracionada em até 4 doses diárias e reduzir gradualmente até a sua descontinuidade após 10-14 dias de tratamento.
CONJECTURANDO SOBRE A CONJUNTURA DA ETIOLOGIA DA ATOPIA
Valendo- nos de a força de repetição, pois então, no tópico da etiologia das manifestações alérgicas mais leves e que se apresentam com recorrências frequentes e próximas à suspensão dos anti-histamínicos ou com melhora relativa, a hipótese mais atraente recai sobre os alimentos, haja vista que os inalantes (poeira, ácaros, fungos, gramíneas e os pelos de animais) raramente, mais uma vez, para não radicalizar, causam urticária e os medicamentos são de identificação mais prática.
Via de regra, a reação cutânea se instala após alguns dias, geralmente entre 5 a 7 dias, de instituído o tratamento por via oral e merece cuidados no sentido de o rush cutâneo ser devido à etiologia viral ou mesmo bacteriana e confundido como alergia medicamentosa, impedindo as prescrições em processos subsequentes, o que pode comprometer a abordagem e o êxito terapêutico.
Nas manifestações atípicas, principalmente nas que se apresentam com uma miscelânea de lesões cutâneas, emerge, então, a possibilidade duvidosa da etiologia bacteriana, fúngica, parasitária, vacinal e até de estarem vinculadas a fatores físicos como o frio, calor, luz solar e até com o emocional que sem dúvidas pesa como fator aditivo à patologia de base.
Aliás, como quase tudo na medicina é possível, vale conjecturar sobre os achismos e, no final, os vírus sempre acabam levando a fama.
O que se admite sem polêmica é o potencial alergênico da proteína de alguns alimentos, como a do leite de mamíferos (búfala, cabra, ovelha, camela ou de “vaca” (o leite de cabra é o único desprovido de lactose- principal açúcar do leite), a do ovo, dos peixes e a proteína do glúten especialmente do trigo (gliadina), que são os mais vezes envolvidos, obviamente que devido à cronologia na introdução dos alimentos no cardápio dos pequenos gourmets.
No tocante aos medicamentos, também, por serem os mais utilizados, o protagonismo é atribuído às penicilinas, as sulfas que nos anos atuais perderam a majestade dos receituários e, entre os analgésicos e antitérmicos, merecem atenção os derivados do ácido acetilsalicílico, seguido pelos anti-inflamatórios não esteroides. Em condições especiais: os benzodiazepínicos (fenobarbital).
Entre as infecções virais, citam-se os “adenovírus” do resfriado comum, os “rotavírus” causadores de diarreia, os quatro tipos de “vírus sincicial respiratório” principais agentes das bronquiolites (bebê chiador) e que frequentemente se associam em confecções com os outros vírus respiratórios inseridos em protocolo de pesquisa, entre os quais, os “coronavírus”, inclusive as variantes recentes responsáveis pela Sars-Cov-2 (Covid-19) e entre outros elencados com menos frequência, ganham holofotes os vírus Epstein Barr da mononucleose (doença do beijo), Herpes simples, citomegalovírus, parcovírus e até os vírus da hepatite A, B e C, principalmente nos adultos.
Com relação às bactérias, as narrativas alardeiam os Streptococcus pyogenes (bactéria responsável pelas infecções de vias aéreas superiores, como as amigdalites, faringites…), os Staphylococcus spp (principais agentes de infecções ósseas (osteomielite), pneumonias que cursam com intenso comprometimento pulmonar e pelos quadros de celulite), Mycoplasma pneumoniae (agente importante de pneumonia à partir da idade escolar), Helicobacter pylori (cujo encontro depende do exame anatomopatológico da biópsia de mucosa de antro gástrico, realizada através da endoscopia digestiva alta), a Yersínia enterocolítica (seu isolamento depende de exame específico (da coprocultura) a ser solicitada nos casos de gastrenterite aguda, que cursam com sintomas que simulam inflamação do apendice de localização retro cecal, portanto, sem os sintomas característicos da apendicite cecal) e, finalmente, o Mycobacterium leprae.
Na realidade são citações em Wikipedia, portanto, sujeitas a críticas e até difíceis de se admitir devido algumas das infecções, particularmente no âmbito da pediatria, serem extremamente raras ou de abordagem diagnóstica que impõem procedimentos difíceis de se levar à termo e principalmente por não ser o que se observa nas infecções corriqueiras vivenciadas por muitos profissionais.
Ressalvas sejam feitas ao exantema (rush cutâneo), que se distingue das lesões urticariformes e ratifica o diagnóstico do sarampo (caracterizado pelo exantema morbiliforme- lesões maculo-papulares separadas (envoltas) por pele sã), da rubéola (exantema rubeoliforme, em que as lesões são confluentes), da escarlatina estreptocócica (eritema puntiforme que fornece à pele textura de lixa e empalidece à compressão, com desvanecimento característico em descamação laminar) e de outros exantemas sem particularidades, como o da mononucleose e de outra viroses menos comuns.
Afinal, é mais aceitável (consolável) o diagnóstico da etiologia ser viral do que idiopático.
Entretanto, ressalvas sejam feitas às lesões polimorfas associadas a sintomas sistêmicos, referenciadas como eritema multiforme que incluem a escarlatina estafilocócica